Cortisol alto crônico: como o estresse silencioso afeta seu peso, sono e imunidade
Existe um tipo de estresse que não aparece nos exames de sangue de rotina, não gera afastamento do trabalho e muitas vezes nem é reconhecido como estresse. É aquele estado permanente de alerta em que o corpo vive quando a vida está intensa demais por tempo demais — prazos, preocupações, noites mal dormidas, dietas restritivas, treinos sem descanso, inflamações crônicas.
Esse estresse silencioso tem um hormônio central: o cortisol. E quando ele fica cronicamente elevado, o impacto se espalha por praticamente todos os sistemas do organismo.
O eixo HPA: o sistema que regula tudo isso
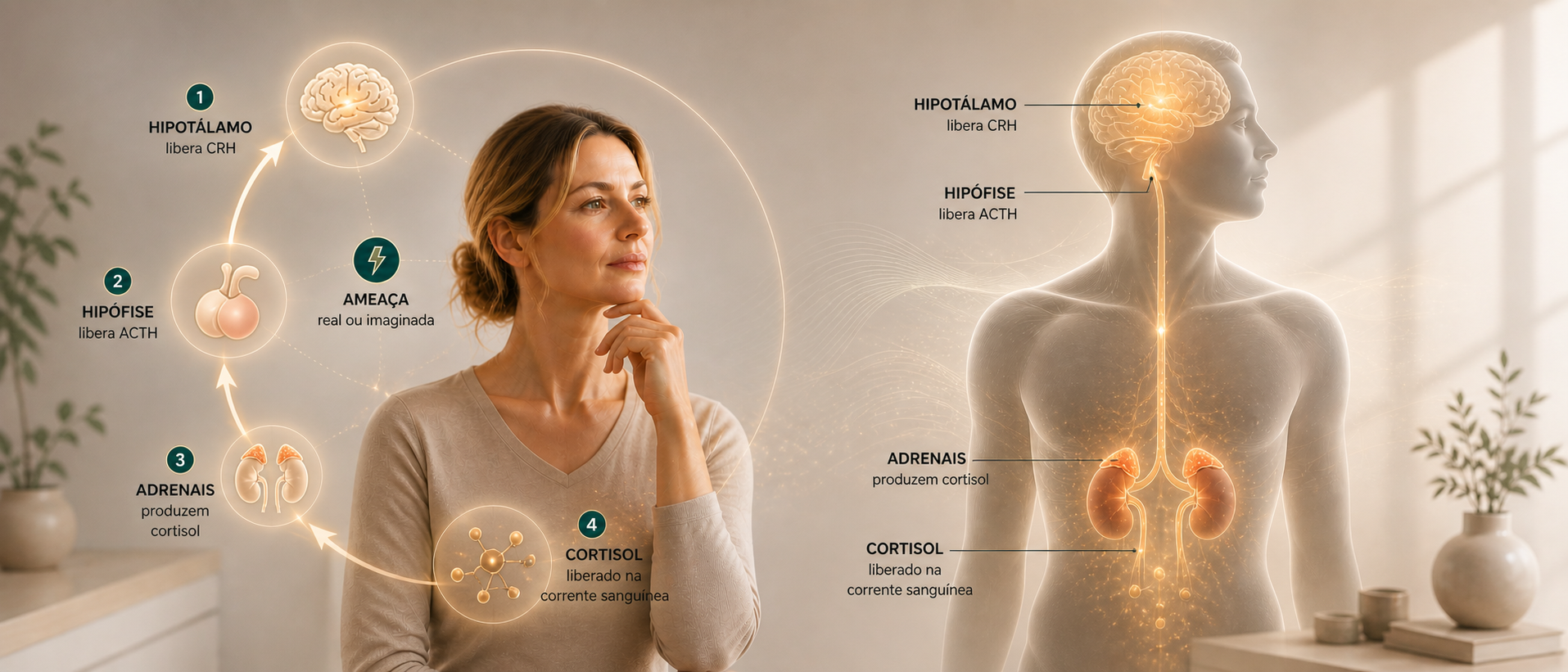
O cortisol é produzido pelas glândulas adrenais (suprarrenais), mas quem dá a ordem é o eixo HPA — hipotálamo, hipófise e adrenal. Quando o cérebro percebe uma ameaça (real ou imaginada), o hipotálamo libera CRH, que estimula a hipófise a liberar ACTH, que por sua vez estimula as adrenais a produzir cortisol.
Em situações agudas, isso é perfeito: o cortisol mobiliza glicose, aguça o estado de alerta, reduz processos não essenciais (como digestão e reprodução) e prepara o corpo para agir. Depois, os níveis caem e o organismo retorna ao equilíbrio.
O problema começa quando o gatilho de estresse não desliga. Quando o eixo HPA fica em ativação contínua — por semanas, meses ou anos — o cortisol cronicamente elevado passa de aliado a sabotador.
Cortisol e peso: a conexão que muita gente não faz
Um dos efeitos mais visíveis do cortisol cronicamente alto é o impacto no peso — especialmente no acúmulo de gordura abdominal.
O cortisol aumenta a glicose no sangue (para fornecer energia imediata ao corpo em “modo de ameaça”). Em resposta, o pâncreas libera insulina. Com o tempo, esse ciclo repetido aumenta a resistência à insulina — dificultando a queima de gordura e favorecendo o acúmulo, especialmente na região visceral.
Além disso, o cortisol elevado:
Aumenta o apetite, especialmente por carboidratos simples e açúcar — o cérebro busca recompensa rápida quando está sob pressão
Reduz a sensação de saciedade, ao interferir na leptina, o hormônio que sinaliza aocérebro que você está satisfeita
Reduz a massa muscular, ao promover catabolismo proteico — o músculo “derrete” mais facilmente sob estresse crônico
O resultado é aquele padrão clínico tão comum: pessoa que come bem, malha, e não consegue perder a gordura abdominal. Não é falta de disciplina. Muitas vezes, é cortisol.
Cortisol e sono: um ciclo que se alimenta
O cortisol tem um ritmo circadiano natural e preciso: seus níveis são maiores pela manhã (por volta das 8h), caindo progressivamente ao longo do dia, e atingindo os valores mais baixos entre meia-noite e as primeiras horas da madrugada. Esse ritmo é essencial para o sono.
Quando o cortisol está cronicamente elevado, esse ritmo se desregula. Os efeitos são sentidos diretamente:
Dificuldade de adormecer: o sistema nervoso permanece em estado de alerta mesmo quando a pessoa deita
Despertares noturnos: especialmente entre 2h e 4h da manhã, quando o cortisol começa a subir prematuramente
Sono não reparador: as fases de sono profundo — essenciais para a recuperação e para a produção do GH — são comprometidas
O que torna isso um ciclo vicioso: a privação de sono, por sua vez, eleva ainda mais o cortisol no dia seguinte. Cada noite mal dormida alimenta o problema.
Cortisol e imunidade: o paradoxo do anti-inflamatório
O cortisol é, por natureza, anti-inflamatório. Essa é uma das razões pelas quais corticoides sintéticos são usados em tratamentos médicos. No entanto, a exposição crônica ao cortisol produz um efeito paradoxal no sistema imune.
A princípio, ele suprime a resposta inflamatória. Mas com o tempo, as células imunes desenvolvem resistência ao cortisol — e a inflamação crônica de baixo grau se instala. Esse é o mecanismo por trás da associação entre estresse crônico e:
Maior susceptibilidade a infecções virais e bacterianas
Exacerbação de condições autoimunesPiora de condições inflamatórias como dermatite, artrite e doenças intestinais
Demora para se recuperar de qualquer doença ou lesão
Estratégias baseadas em evidências para regular o cortisol
A boa notícia é que o eixo HPA é altamente responsivo a mudanças de estilo de vida. Não existe pílula mágica — mas existem intervenções com evidência sólida:
Sono como prioridade não negociável: Regularizar o horário de dormir e acordar — mesmo nos fins de semana — é uma das formas mais eficazes de restaurar o ritmo circadiano do cortisol. A exposição à luz solar pela manhã e a redução de luz azul à noite fortalecem esse ciclo.
Movimento inteligente, não excessivo: Exercícios de intensidade moderada (caminhada, yoga, natação, musculação com descanso adequado) reduzem o cortisol. Já o excesso de exercício intenso sem recuperação o eleva. O equilíbrio importa.
Alimentação que não estressa o metabolismo: Refeições regulares que evitam grandes picos e quedas de glicose ajudam a manter o cortisol estável. Dietas muito restritivas, pular refeições e jejuns prolongados sem adaptação são estressores metabólicos que elevam o cortisol.
Adaptógenos com evidência: Algumas plantas têm evidência de modular o eixo HPA, como a Ashwagandha (Withania somnifera), a Rhodiola rosea e o extrato de raiz de alcaçuz (com ressalvas). O uso deve ser sempre individualizado e orientado por profissional.
Técnicas de regulação do sistema nervoso: Respiração diafragmática, meditação mindfulness, práticas de gratidão e conexão social têm efeito mensurável na redução do cortisol — não como alternativas à medicina, mas como ferramentas complementares com respaldo científico crescente.
Quando investigar
Se você reconhece em si vários dos sinais associados ao cortisol cronicamente elevado — ganho de gordura abdominal resistente, sono fragmentado, infecções frequentes, ciclo menstrual irregular, queda de cabelo, dificuldade de concentração — vale buscar uma avaliação clínica aprofundada.
O cortisol pode ser avaliado em amostras de saliva coletadas em horários específicos ao longo do dia (cortisol salivar), oferecendo um mapa mais fiel do seu ritmo circadiano do que uma única coleta de sangue.
Mais do que medir, o que importa é entender o contexto: o que está sustentando o estresse? Quais sistemas estão sendo impactados? E o que, de forma realista e sustentável, pode ser mudado?
Essa é a investigação que proponho em cada consulta — não apenas um número no laudo, mas a história que o corpo conta.
Dra. Enialyn Fontino é médica com atuação em medicina de família e medicina funcional integrativa, com pós-graduação em Neuropediatria, Psiquiatria Infantil e formação em andamento em Endocrinologia.
Agendamentos: www.draenialynfontino.com